Malaria er en smitsom sygdom forårsaget af en parasit, som spredes ved bid fra en inficeret myg. Folk får malaria, når parasitten kommer ind i blodet. Parasitten kan forårsage alvorlig og i værste fald dødelig infektion, og sygdommen rammer hvert år millioner af mennesker i mange tropiske og subtropiske lande. Historisk har bekæmpelsesprogrammer givet store reduktioner i antallet af tilfælde (fx i nogle områder i 1950'erne–1960'erne), men udvikling af insektmiddel- og medicinresistens samt andre faktorer har ført til nye udbrud og fortsat udbredelse i mange regioner.
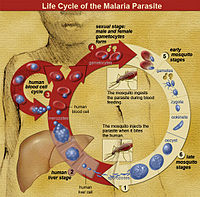
Malaria skyldes protozo-parasitter i slægten Plasmodium. I menneskelig sygdom spiller især fire arter en hovedrolle: Plasmodium falciparum, P. vivax, P. ovale og P. malariae, mens P. knowlesi kan give zoonotisk malaria i dele af Sydøstasien. Protozo er encellede organismer, som er mere komplekse end bakterier.
Årsager og smitteveje
- Den hyppigste smittevej er gennem bid fra inficerede myg. Anopheles- (og i nogle tekster Culex-) myg fungerer som vektorerne ved, at parasittens stadier findes i myggens spyt og overføres til mennesket under blodmåltidet. Myggens spyt indeholder også antikoagulantia, som hjælper blodoptagelsen—hvilket samtidig muliggør overførsel af parasitten.
- Det er kun hunmyggen, der giver mennesker malaria, fordi kun hunnen suger blod for at skaffe proteiner til ægproduktionen; hanmyggen lever af nektar (nektar).
- Smitte kan også ske ved moder‑føtal overførsel (transplacentært), ved blodtransfusion og ved deling af kontaminerede kanyler eller injektionsudstyr.
Sygdomsforløb og smittebiologi
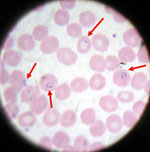
Efter et inficerende myggestik går parasitten først gennem en kort leverfase (hepatisk schizogoni), hvor den multiplicerer i leverceller uden symptomer. Derpå frigives parasitter (merozoitter) til blodet, hvor de invaderer røde blodlegemer og begynder den cykliske blodstadie‑deling, som giver de typiske feberanfald. Hos arter som P. vivax og P. ovale kan nogle parasitter blive hvilende i leveren (hypnozoitter) og forårsage tilbagefald måneder til år efter den indledende infektion.
Symptomer
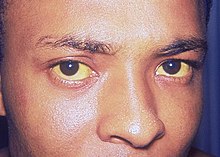
- Tidlige symptomer: feber, kulderystelser, svedtendens, hovedpine, muskelsmerter, træthed og kvalme.
- Karakteristisk kan feber komme i anfald med periodiskhed, men mønstret varierer efter Plasmodium-arten.
- Alvorlig malaria (især P. falciparum) kan føre til:
- cerebral malaria (bevidsthedsændringer, kramper),
- svær anæmi, respirationssvigt,
- nyre‑ og leversvigt, shock og dødsfald. - Små børn, gravide kvinder og personer uden tidligere immunitet er særligt udsatte for alvorligt forløb.
Diagnose
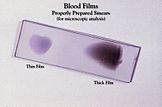
- Mikroskopi af tynde og tykke blodudstrygninger er standardmetode i mange steder til påvisning og artsspecificering.
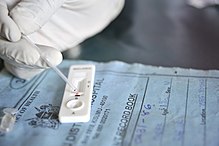
- Hurtige antigentest (RDT — rapid diagnostic tests) bruges bredt, især hvor mikroskopi ikke er tilgængelig.
- Molekylære metoder (PCR) kan anvendes i referencesystemer til nøjagtig artsidentifikation og ved lav parasitæmi.
Behandling
- Førstevalg ved P. falciparum i de fleste områder er artemisinin-baserede kombinationsterapier (ACT'er).
- Ved ikke‑falciparum‑malaria kan andre regimer være effektive; ved P. vivax og P. ovale kræves ofte tillige behandling af leverhypnozoitter (såkaldt radikal kur) med primaquin eller tafenoquin — men disse lægemidler kræver forudgående test for G6PD-mangel pga. risiko for hæmolytisk anæmi.
- Ved alvorlig malaria behandles intravenøst (fx artesunat) og kræver hospitalspleje.
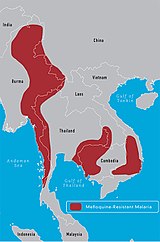
- Medicinresistens er et betydeligt problem i visse regioner, hvilket gør valg af behandling og lokal overvågning vigtige.
Forebyggelse
- Personlige beskyttelsesforanstaltninger: insektnet behandlet med insekticid (ITN), brug af myggeafvisende midler, lange ærmer og bukser især ved skumring/nattid.
- Indendørs insektudryddelse: residualsprøjtning (IRS) i boliger med god planlægning og rotation af midler for at mindske resistens.
- Miljø- og larvekontrol: reducere stående vand, målrettet oprensning af myggehabitater.
- Kemoprofylakse ved rejser til malariarisikoområder: lægemidler som atovaquon‑proguanil, doxycyklin eller mefloquin vælges ud fra destination, resistensmønstre, varighed og individuelle faktorer — kontakt rejseklinik for rådgivning.
- Vaccination: WHO har anbefalet anvendelse af den første malaria‑vaccine RTS,S (Mosquirix) til programmæssig brug hos små børn i områder med moderat til høj P. falciparum-transmission. Forskning i nye vacciner (fx R21 og andre kandidater) pågår fortsat.
Globalt omfang og prognose
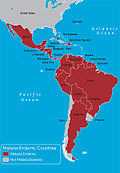
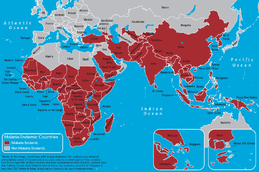
Malaria fortsætter med at være en af de mest betydende infektionssygdomme globalt med hundredevis af millioner tilfælde årligt og omkring flere hundredtusinde dødsfald, størstedelen i Afrika og mange blandt små børn. I enkelte lande har målrettede programmer gennem årtier reduceret forekomsten markant — i Indien førte det nationale malariaudryddelsesprogram, startet i 1958, i perioder til store fald i tilfælde — men sygdommen er stadig endemisk i mange tropiske områder, og tilbagefald eller reemergens kan forekomme.
Hvornår søge læge
Søg straks lægehjælp hvis du har feber efter ophold i et område med malaria, især hvis der er ledsagende kulderystelser, svær hovedpine, opkast, blodig diarré, åndenød, sløret bevidsthed eller tegn på svær sygdom. Hurtig diagnose og korrekt behandling er afgørende for at reducere risikoen for komplikationer og død.
Vigtigt: Lokale forhold, resistensmønstre og behandlingsvejledninger ændrer sig over tid. Kontakt sundhedsmyndigheder eller en rejseklinik for opdateret rådgivning ved planlagt rejse til malariarisikoområder, og følg nationale anbefalinger for forebyggelse og behandling.