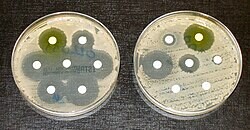
Antibiotika dræber visse typer bakterier. Med tiden ændrer disse bakterier sig og udvikler resistens over for antibiotika. Dette kaldes antibiotikaresistens og er et af de alvorligste problemer, som moderne kirurgi og medicin står over for. Det er også et af de bedste eksempler på evolution i praksis.
Antibiotikaresistens spreder sig meget hurtigt, langt hurtigere end mikrobiologerne havde forventet. "Så længe der kommer nye lægemidler, er resistens ikke et problem. Men der er ikke blevet opdaget en ny klasse af antibiotika siden 1980'erne".
Dette var tilfældet indtil for nylig. Nogle forskere har udviklet nye antibiotika til at bekæmpe resistente bakterier. Der går imidlertid ca. otte år fra opdagelsen af dem til de eventuelt er til rådighed til almindelig brug. Processen er også ekstremt dyr.
Hvad betyder antibiotikaresistens?
Antibiotikaresistens betyder, at bakterier ændrer sig, så de ikke længere dræbes eller hæmmes af det antibiotikum, der tidligere virkede. Det gør infektioner sværere at behandle, øger risikoen for spredning og kan gøre almindelige procedurer som operationer og kræftbehandling farligere, fordi bakterieinfektioner bliver vanskeligere at kontrollere.
Hvordan opstår resistens?
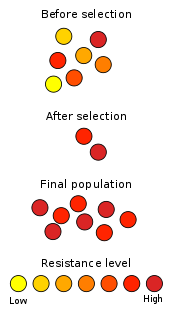
- Naturlig mutation: Når bakterier formerer sig, kan der opstå tilfældige mutationer, hvor nogle giver overlevelsesfordel i nærvær af et antibiotikum.
- Horisontal genoverførsel: Bakterier kan udveksle resistensgener mellem hinanden via plasmider, bakteriofager eller direkte kontakt. Det betyder, at resistens kan sprede sig hurtigt mellem forskellige bakterietyper.
- Selektionspres: Når antibiotika bruges, dræbes følsomme bakterier, mens resistente overlever og formerer sig. Gentagen eller ukorrekt brug af antibiotika øger derfor andelen af resistente bakterier.
Almindelige mekanismer for resistens
- Enzymatisk nedbrydning eller inaktivering af antibiotika (fx beta-laktamase-enzym, der ødelægger penicilliner).
- Ændring af antibiotikas mål i bakterien, så stoffet ikke kan binde og virke.
- Aktiv udstødning af antibiotika fra bakterien via efflux-pumper.
- Reduceret optagelse af antibiotika på grund af ændringer i bakteriens celleoverflade.
Hvorfor er problemet blevet så stort?
- Overforbrug og forkert brug i humanmedicin: Unødvendige recepter, behandling af virusinfektioner med antibiotika og forkert dosering fremmer resistens.
- Brug i landbrug og dyreopdræt: Antibiotika anvendes ofte til vækstfremme og forebyggelse, hvilket skaber et stort selektionspres i dyr og kan overføres til mennesker.
- Manglende hygiejne og infektionskontrol: I sundhedsvæsenet og i samfundet kan utilstrækkelige rutiner føre til spredning af resistente bakterier.
- Langsom udvikling af nye antibiotika: Forskning og udvikling er dyr, og de økonomiske incitamenter for medicinalfirmaer er begrænsede, så pipeline for nye klasser af antibiotika er smal.
- Global mobilitet: Rejser og handel gør, at resistente bakterier hurtigt kan sprede sig internationalt.
Konsekvenser
- Behandlinger bliver mindre effektive eller ineffektive, hvilket kan føre til længere sygdomsforløb, øget dødelighed og komplikationer.
- Øgede omkostninger for sundhedsvæsenet pga. længere hospitalsophold, dyrere behandlinger og behov for isolationsforanstaltninger.
- Risiko for, at almindelige medicinske procedurer — fx operationer, kejsersnit og kemoterapi — bliver farligere uden effektive antibiotika til at forebygge og behandle infektioner.
- Miljømæssige konsekvenser, når resistente bakterier og antibiotikalækager spredes via spildevand og jord.
Forebyggelse — hvad kan gøres?
Problemet kræver indsatser på flere niveauer: fra internationale organisationer til den enkelte borger.
- Rationel brug af antibiotika: Følg altid lægens eller apotekets anvisninger. Brug kun antibiotika når det er nødvendigt — eksempelvis ved bekræftede bakterielle infektioner.
- Antibiotikaresistensprogrammer og stewardship: Hospitaler og klinikker bør have programmer, der sikrer korrekt valg, dosis og varighed af antibiotikabehandling.
- Vaccination: Forebyggelse af infektioner med vacciner reducerer behovet for antibiotika.
- Bedre hygiejne og infektionskontrol: Håndhygiejne, korrekt rengøring og isolationsprocedurer reducerer spredning.
- Overvågning og forskning: Bedre overvågning af resistensmønstre og øget forskning i nye antibiotika, alternative behandlinger (fx fagterapi) og hurtige diagnostiske tests.
- Landbrugspolitik: Reduktion af antibiotikabrug til forebyggelse og vækstfremme hos dyr samt bedre dyrevelfærd mindsker resistensudvikling.
- Miljøtiltag: Forbedret rensning af spildevand og kontroller af industriel udledning forhindrer spredning af resistente bakterier i naturen.
- Økonomiske incitamenter: Modeller som "push" og "pull" til at støtte udvikling af nye antibiotika og diagnostik er vigtige for at sikre fremtidige behandlinger.
Hvad kan du gøre som privatperson?
- Tag kun antibiotika, når en læge har ordineret dem, og følg dosering og varighed nøje.
- Del ikke antibiotika med andre, og gem ikke rester til senere brug.
- Vacciner dig efter anbefalinger og hold god personlig hygiejne (håndvask osv.).
- Undgå pres på lægen for antibiotika ved milde eller sandsynligt virale infektioner — spørg om alternativer og forklaring.
- Støt politiske løsninger og virksomheder, der arbejder for ansvarlig brug af antibiotika i både medicin og landbrug.
Globalt samarbejde
Antibiotikaresistens er et One Health-problem, der forbinder menneskers, dyrs og miljøets sundhed. Internationale organer som WHO, EU og nationale sundhedsmyndigheder arbejder sammen om overvågning, retningslinjer, forskning og uddannelse for at begrænse resistensens spredning.
Selvom der er gjort fremskridt med udvikling af nogle nye lægemidler og alternative strategier, er det afgørende med fortsat global indsats, ansvarlig brug af eksisterende antibiotika og øget investering i forskning for at sikre, at vi også i fremtiden kan behandle alvorlige infektioner effektivt.