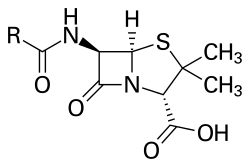
Penicillin er et almindeligt antibiotikum, der bruges til at behandle bakterieinfektioner. Det var et af de første, der blev opdaget, og det virkede godt mod stafylokokker og streptokokker. Mange bakteriestammer er nu resistente. Kemikere ændrer hele tiden en del af dets struktur i forsøget på at få det til at fortsætte med at virke mod bakterierne.
Hvad er penicillin og hvordan virker det?
Penicilliner er en gruppe af beta-laktam-antibiotika, kendetegnet ved en beta-laktam-ring i deres kemiske struktur. De er primært baktericid — det vil sige, de dræber bakterier ved at forstyrre dannelsen af bakteriernes cellevæg. Mere konkret binder penicilliner sig til såkaldte penicillin-bindende proteiner (PBPer) og hæmmer enzymer, der står for krydsbindingen af peptidoglykan i cellevæggen (transpeptidaser). Når cellevæggen svækkes, fører det typisk til bakteriel opløsning (lyse), især hos voksende bakterier. Penicilliner har som regel en tidsafhængig drabseffekt — det er vigtigere at koncentrationen ligger over MIC (minimum hæmmende koncentration) i en periode end at nå meget høje topkoncentrationer.
Opdagelse og historisk betydning
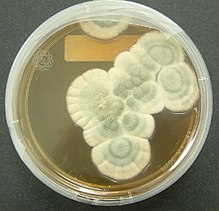
Penicillin blev opdaget af den skotske videnskabsmand Sir Alexander Fleming i 1928, men det blev først masseproduceret i 1940. Antibiotikaet produceres naturligt af svampe af slægten Penicillium. Der findes nu en hel gruppe af antibiotika, der stammer fra Penicillium, herunder penicillin G, prokainpenicillin, benzathinpenicillin og penicillin V.
Penicillin blev opdaget, da Fleming opdagede en skimmel, der forhindrede bakterier i at vokse i en petriskål. Den australske videnskabsmand Howard Walter Florey gjorde penicillinskimmelen til et lægemiddel. Sammen med en anden videnskabsmand, Ernst Boris Chain, fik Fleming og Florey Nobelprisen for medicin i 1945.
Typer af penicillin og typiske anvendelser
Der findes flere forskellige penicilliner, både naturlige og semisyntetiske. Eksempler inkluderer:
- Benzylpenicillin (penicillin G) — ofte givet ved indstiksvej (intravenøst eller intramuskulært) til alvorlige infektioner som meningitis eller sepsis.
- Fenoxymethylpenicillin (penicillin V) — oral penicillin, anvendes ved mindre infektioner som halsbetændelse.
- Prokainpenicillin og benzathinpenicillin — depotformuleringer, fx benzathinpenicillin bruges ofte til behandling af syfilis (én intramuskulær injektion ved visse stadier).
- Semisyntetiske penicilliner (f.eks. amoxicillin, ampicillin) med udvidet spektrum eller resistens mod visse beta-laktamaser.
Penicillin bruges undertiden til at behandle syfilis, halsbetændelse, meningitis og lungebetændelse samt andre sygdomme. Det blev først brugt i stor stil under Anden Verdenskrig, hvor det drastisk reducerede dødelighed af bakterielle infektioner.
Administration, dosering og farmakokinetik
Penicilliner kan gives oralt, intramuskulært eller intravenøst afhængig af type og sværhedsgrad af infektionen. Mange penicilliner udskilles primært via nyrerne, og dosisjustering kan være nødvendig ved nedsat nyrefunktion. Nogle former (fx benzathinpenicillin) egner sig som depotinjektion med langsom frigivelse.
Bivirkninger og allergi
Nogle mennesker er allergiske over for penicillin. Symptomerne omfatter kvalme, diarré eller udslæt. Sjældent får patienter, der er allergiske over for penicillin, feber, kaster op eller får alvorlig hudirritation. Fordi det er et så populært antibiotikum, er penicillin den mest almindelige årsag til alvorlige allergiske reaktioner på et lægemiddel. De anvendes nu regelmæssigt på hospitaler.
Alvorlig allergisk reaktion (anafylaksi) er sjælden, men kan være livstruende. Patienter, der angiver penicillin-allergi, bliver nogle gange undersøgt med prik- eller intradermal test for at afklare sand allergi, da mange opfattede allergier viser sig ikke at være aktuelle. Hvis penicillin er nødvendigt hos en patient med alvorlig allergi (fx gravide med syfilis), kan desensibilisering under kontrollerede forhold være en mulighed.
Andre bivirkninger kan være påvirkning af tarmfloraen (risiko for Clostridioides difficile-infektion), blodpåvirkninger i sjældne tilfælde og lokal irritation ved injektion. Generelt tolereres penicilliner godt, men overvågning og korrekt information om allergi er vigtig.
Resistens – hvordan bakterier undgår penicillin
Resistens mod penicillin er et stort globalt problem. Almindelige mekanismer omfatter:
- Produktion af beta-laktamase-enzymer, som nedbryder beta-laktam-ringen og inaktiverer penicillin.
- Ændringer i PBPer, så penicillinet ikke længere binder effektivt (f.eks. MRSA — meticillinresistente stafylokokker har ændrede PBPer).
- Ændret permeabilitet eller aktive efflux-pumper, især i Gram-negative bakterier.
For at imødegå resistens har man udviklet flere strategier: kemiske modifikationer af penicillinstrukturen (semisyntetiske penicilliner), brug af beta-laktamasehæmmere (fx klavulaninsyre sammen med amoxicillin), samt antibiotikavejledninger og infektionshygiejne for at begrænse unødvendig brug.
Produktion og moderne varianter
Oprindeligt blev penicillin isoleret fra naturlig Penicillium-skimmel. I dag fremstilles mange penicilliner via industriel fermentering af mikroorganismer efterfulgt af kemisk modifikation for at skabe semisyntetiske varianter med forbedret stoffordeling, oral optagelse eller resistensmodstand. Kombinationer med beta-laktamasehæmmere er almindelige for at udvide effektiviteten mod resistente bakterier.
Antibiotikapolitik og fremtidige udfordringer
Penicillin og dets afledte lægemidler er stadig fundamentale i behandling af mange bakterielle infektioner. For at sikre, at de forbliver effektive, er korrekt brug (antibiotikastyring), overvågning af resistensmønstre og fortsat forskning i nye antibiotika og adjuvans (som beta-laktamasehæmmere) afgørende. Udvikling af bakterieresistens, begrænset økonomisk incitament til nye antibiotika og behovet for global indsats er blandt de centrale udfordringer.
Ved mistanke om alvorlig infektion eller ved kendt penicillin-allergi bør man altid søge lægehjælp for korrekt diagnostik og valg af behandling.