Leishmaniasis eller leishmaniose er en sygdom forårsaget af protozoer af parasitter af slægten Leishmania. Den spredes ved bid fra visse typer sandfluer, som overfører parasitten fra et inficeret dyr eller menneske til en ny vært.
Typer og symptomer
Sygdommen forekommer i tre hovedformer, som hver har forskellige symptomer og forløb:
- Kutan leishmaniasis: giver ofte et eller flere hudsår, som kan starte som en lille rød knude og udvikle sig til åbne sår. Sårene heler ofte langsomt og kan efterlade ar.
- Mucocutan leishmaniasis: rammer hud samt slimhinder i mund og næse og kan føre til dybe, ødelæggende sår og deformiteter i næse og gane.
- Visceral leishmaniasis: starter nogle gange med hudsår, men udvikler sig til systemisk sygdom med høj feber, træthed, vægttab, nedsat blodprocent (røde blodlegemer), samt forstørrelse af milt og lever. Den visceroale form kaldes også kala-azar og kan være livstruende hvis den ikke behandles.
Årsager og risikofaktorer
Leishmaniasis hos mennesker forårsages af mere end 20 Leishmania-arter. Sygdommens udbredelse og risiko afhænger af både art af Leishmania, typen af sandflue og lokale økologiske forhold. Risikofaktorer omfatter fattigdom, underernæring, skovrydning og urbanisering, fordi ændringer i miljøet kan øge kontakten mellem mennesker, inficerede dyr og sandfluer.
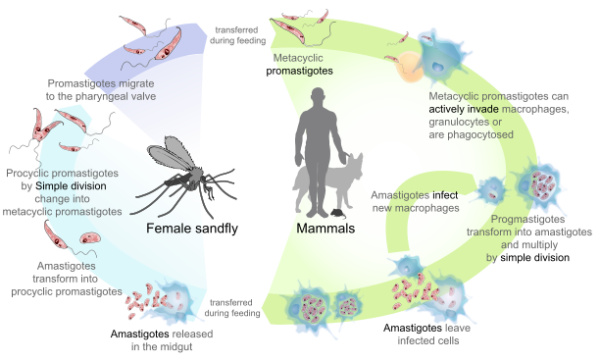
Smitteveje og livscyklus
Sandfluen bliver smittet ved at suge blod fra et inficeret pattedyr og overfører parasitten videre ved et senere bid. Parasitten lever i to hovedformer: som promastigoter i sandfluen og som amastigoter i værtsceller hos pattedyr. Udover mennesker kan pattedyr bære parasitten og fungere som reservoir.
Diagnose
Alle tre typer kan diagnosticeres ved direkte påvisning af parasitterne under mikroskopet i prøver fra sår, væv eller knoglemarv. Yderligere diagnostiske metoder omfatter dyrkning af parasitten, molekylær påvisning (PCR) og serologiske tests (antistoffer) til visceral leishmaniasis. Den viscerale form kan desuden diagnosticeres ved hjælp af en blodprøve, især ved mistanke om systemisk infektion. Valg af prøve og metode afhænger af den kliniske form og lokal tilgængelighed af tests.
Behandling
Behandling afhænger af hvilken form af leishmaniasis der er tale om, hvilken Leishmania-art og hvor infektionen er erhvervet. Valget af lægemiddel tager også hensyn til bivirkninger og mulig resistens.
- Visceral leishmaniasis: Behandling kan omfatte liposomal amphotericin B, kombinationer af pentavalente antimonier og paromomycin samt miltefosin. Liposomal amphotericin B anvendes ofte på grund af høj effektivitet og færre bivirkninger sammenlignet med ældre formuleringer.
- Kutan leishmaniasis: Lokal behandling (f.eks. paromomycin-creme), systemisk behandling med miltefosin, pentamidin eller azoler såsom fluconazol kan være effektive afhængigt af arten. I nogle tilfælde heler kutane sår spontant, men behandling anbefales for at reducere risiko for ardannelse eller spredning.
- Mucocutan leishmaniasis: kræver ofte systemisk behandling og tæt opfølgning, da sygdommen kan være destruktiv og vanskelig at behandle.
Behandling kan have alvorlige bivirkninger (fx nyre- eller hjertetoksicitet ved nogle lægemidler) og gravide bør undgå visse medikamenter (fx miltefosin er teratogent). Resistens mod antimonforbindelser forekommer i nogle områder, hvilket påvirker valg af behandling.
Forebyggelse
Leishmaniasis kan delvist forebygges ved at undgå sandfluebid og reducere kontakt med reservoirer:
- Sove under myggenet, der er behandlet med insekticid, og bruge myggenet om dagen i endemiske områder hvor sandfluer bider både nat og dag.
- Brug af myggebalsam/repellent på udsatte hudområder og iført beskyttende tøj om skumringen og natten.
- Insekticidbehandling og sprøjtning af boliger for at dræbe sandfluer.
- Kontrol af reservoirer: i nogle områder indgår screening og behandling af hunde og andre dyr i kontrolprogrammer.
- Offentlige sundhedsforanstaltninger, tidlig opsporing og behandling af syge mennesker for at mindske smittepresset.
Der findes i dag ingen udbredt, kommercielt tilgængelig vaccine til mennesker, selvom forskning pågår. Verdenssundhedsorganisationen har dog arbejdet for at gøre behandling mere tilgængelig, bl.a. ved at forhandle rabatter på nogle lægemidler.
Epidemiologi
I 2014 var omkring 12 millioner mennesker smittet i 98 lande, og der er anslået ca. 1–2 millioner nye tilfælde hvert år. Hvert år dør mellem 20.000 og 50.000 mennesker som følge af sygdommen. Omkring 200 millioner mennesker i Asien, Afrika, Syd- og Mellemamerika og Sydeuropa bor i områder, hvor sygdommen er udbredt. Forekomsten varierer meget mellem regioner og lokale områder.
Dyrearter og reservoirer
De parasitter, der forårsager sygdommen, smitter også andre pattedyr. Sygdommen er blevet beskrevet hos hunde, katte, gnavere, kvæg og heste. Ud over pattedyret har parasitten brug for et insekt, som spreder parasitten gennem sit brod. I mange områder fungerer fritlevende gnavere eller hunde som vigtige reservoirer, hvilket gør kontrol vanskelig.
Komplikationer, prognose og hvornår søge læge
Ubehandlet visceral leishmaniasis er ofte fatal. Mucocutan leishmaniasis kan give alvorlige, permanente deformiteter og øge risiko for sekundære infektioner. Selv kutane sår kan føre til kosmetisk belastende ar. Søg læge ved:
- Vedvarende eller forværrede hudsår efter rejse til endemiske områder.
- Feber, vægttab, forstørret milt eller lever efter ophold i endemiske områder.
- Symptomer fra mund eller næse, som tyder på mucocutan involvering.
Tidlig diagnostik og korrekt behandling forbedrer prognosen markant og mindsker smitteudbredelse.
Informationen her opsummerer vigtige aspekter ved leishmaniasis, men lokal praksis for diagnose og behandling varierer. Kontakt sundhedspersonale eller lokale sundhedsmyndigheder for rådgivning i specifikke tilfælde.