Lupus (systemisk lupus erythematosus): Symptomer, årsager og behandling
Lær om lupus (systemisk lupus erythematosus): symptomer, årsager, diagnose og behandling — forebyggelse, håndtering af træthed, hududslæt, ledsmerter og moderne immunterapi.
Lupus, eller Lupus erythematosus, er en sygdom i immunsystemet. Den er kronisk, hvilket betyder, at den ikke forsvinder. Det er en autoimmun sygdom, hvor personens immunsystem angriber sin egen krop.
Immunsystemet består delvist af kroppens hvide blodlegemer, som bekæmper sygdomme. Ved lupus tror disse hvide blodlegemer, at de sunde celler i kroppen omkring dem er syge, så de ender med at angribe de sunde dele af kroppen. Lupus kan være dødelig. Den forårsager hævelse og vævsskader og kan angribe alle dele af kroppen. Den rammer oftest hjertet, leddene, huden, lungerne, blodkarrene, nyrerne og hjernen/nervesystemet. Nogle af symptomerne omfatter: træthed, feber uden årsag, hårtab, sår i munden, følsomhed over for sollys, en hudsygdom og Raynauds syndrom. Der findes behandling for lupus, kaldet immunosuppression, som er medicin, der forhindrer de hvide blodlegemer i at beskadige sunde celler i et stykke tid. Efter et stykke tid aftager denne medicin, og så begynder de hvide blodlegemer igen at skade sunde dele af kroppen igen. Der findes ingen kur mod lupus, som forhindrer de hvide blodlegemer i at angribe sunde dele af kroppen for altid, men lægerne opgiver ikke at finde en kur.
Lupus har sit navn fra det latinske ord "lupus", der betyder ulv. Det skyldes, at et lupusbetinget udslæt i ansigtet får en persons ansigt til at ligne en ulves ansigt. Alene i USA kan der være 270.000 til 1,5 millioner (1.500.000) mennesker med lupus. På verdensplan anslås det (ikke sikkert kendt, men et godt gæt), at over 5 millioner (5.000.000) mennesker lever med lupus. Sygdommen rammer hovedsageligt unge kvinder, men mænd kan også blive ramt.
Årsager og risikofaktorer
Lupus er en kompleks sygdom uden én enkelt årsag. Sygdommen skyldes en kombination af genetiske, hormonelle og miljømæssige faktorer. Eksempler på risikofaktorer:
- Arvelighed: En familiehistorie med autoimmune sygdomme øger risikoen.
- Hormoner: Lupus ses hyppigere hos kvinder i den fødedygtige alder, hvilket tyder på hormoners betydning.
- Miljø: Sollys (UV-stråling), visse infektioner og rygning kan udløse eller forværre symptomer.
- Lægemidler: Visse medikamenter kan udløse en form for "drug-induced lupus" (fx nogle blodtrykssænkende midler og antibiotika).
Immunsystemet danner ofte autoantistoffer (fx ANA, anti-dsDNA, anti-Sm), som kan skade væv og organer. Hvilke organer der rammes, varierer fra person til person.
Symptomer
Symptomerne ved lupus kan være meget varierende og komme i "attakker" (flare-ups) og perioder med få eller ingen symptomer (remission). Almindelige symptomer inkluderer:
- Udtrættelse og almen sygdomsfølelse
- Feber uden forklaring
- Ledsmerter og hævede led
- Hårtab
- Sår i munden
- Følsomhed over for sollys og karakteristisk udslæt i ansigtet (det såkaldte malar- eller "butterfly"-udslæt)
- Åndedrætsbesvær, bryst smerter ved åndedræt hvis lunger eller pleura er involveret
- Nyreproblemer (fx protein i urin, hævelse i ben) ved lupusnefritis
- Neurologiske symptomer som hovedpine, kognitive vanskeligheder eller i svære tilfælde kramper eller psykose
- Raynauds syndrom (kolde, hvide/blå fingre ved kulde eller stress)
Alvorlige komplikationer kan ske, hvis vitale organer som hjerte, lunger eller nyrer påvirkes. Derfor er tidlig diagnose og behandling vigtig.
Diagnose
Diagnosen stilles ofte af en reumatolog og bygger på symptomer, kliniske fund og blodprøver. Typiske undersøgelser:
- Blodprøver for autoantistoffer (fx ANA, anti-dsDNA, anti-Sm)
- Blodprøver af inflammation og organfunktion (CRP, ESR, nyretal, leverprøver)
- Urinprøver for at opdage protein eller blod i urinen (tegn på nyrepåvirkning)
- Komplement niveauer (C3, C4) som kan være lave ved aktiv sygdom
- Billeddiagnostik og eventuelt vævsbiopsi (fx nyrebiopsi) ved organpåvirkning
Diagnosen kan være vanskelig, fordi symptomerne ligner andre sygdomme. Ofte kræves løbende vurdering over tid.
Behandling
Målet med behandlingen er at reducere inflammation, kontrollere symptomer, forebygge organskade og minimere bivirkninger fra medicin. Behandlingen er individuel og afhænger af sygdommens sværhedsgrad og hvilke organer, der er påvirket. Mulige behandlingsformer:
- Livsstilsændringer: Solbeskyttelse (solcreme, tøj), rygstophjælp, sund kost og regelmæssig motion.
- Smerte- og inflammationsdæmpende midler: NSAID'er for ledsmerter og feber.
- Antimalariamiddel: Hydroxychloroquin er ofte grundlæggende behandling og kan forbedre hud- og ledsymptomer og reducere risiko for forværring.
- Kortikosteroider: Til hurtig kontrol af moderate til svære attacker; doser og varighed tilpasses for at reducere bivirkninger.
- Immunosuppressive midler: Medicin som azathioprin, mycophenolat, methotrexat eller cyclophosphamid anvendes ved organtruende sygdom (fx svær nyre- eller CNS-påvirkning).
- Biologiske lægemidler: Fx belimumab kan være et supplement ved visse typer lupus.
Det er vigtigt at forstå, at immunosuppression dæmper immunsystemet for at forhindre skade på kroppens egne væv. Hos mange patienter fører behandlingen til remission eller langvarig kontrol, men der findes p.t. ingen endegyldig kur, og behandlingsbehovet kan ændre sig over tid. Immunundertrykkende behandling øger risikoen for infektioner, og medicinvalg kræver løbende overvågning.
Håndtering i hverdagen og forebyggelse af forværring
- Undgå overdreven sol og brug bredspektret solcreme dagligt.
- Hold regelmæssige lægekontroller for at opdage organskade tidligt.
- Tænk på vaccinationer (undgå levende vacciner ved stærk immunosuppression; drøft med lægen).
- Planlæg graviditet i samråd med speciallæge — de fleste kvinder med lupus kan få et godt graviditetsforløb med tæt opfølgning.
- Søg støtte via patientforeninger og psykosocial støtte ved behov — kronisk sygdom kan påvirke mental sundhed.
Prognose og forskning
Prognosen for personer med lupus er blevet betydeligt forbedret de seneste årtier takket være bedre behandling og tidlig opsporing. Mange lever et aktivt liv med langtidskontrol af sygdommen, men nogle får stadig alvorlige komplikationer. Forskning fortsætter med at lede efter bedre behandlinger og en mulig kur, samt med at forstå sygdommens årsager mere præcist.
Hvis du har mistanke om lupus eller oplever nye/forværrede symptomer (fx kraftig træthed, blod i urinen, vejrtrækningsproblemer, svære hovedpiner eller neurologiske ændringer), bør du kontakte læge hurtigt for vurdering og behandling.
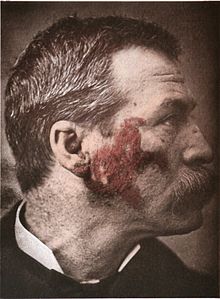
Et håndkoloreret foto fra 1886, der viser lupus (de røde dele på billedet)
Berømte personer med lupus
- Disney-stjernen Selena Gomez blev diagnosticeret med lupus i 2013.
- Popsangeren Michael Jackson blev diagnosticeret med systemisk lupus i 1986.
- Toni Braxton har systemisk lupus.
- Den britiske sanger og sangskriver Seal har haft ar i ansigtet på grund af lupus siden han var 23 år gammel.
Spørgsmål og svar
Q: Hvad er lupus?
A: Lupus, eller Lupus erythematosus, er en kronisk autoimmun sygdom i immunsystemet, hvor personens egne hvide blodlegemer angriber sunde dele af kroppen.
Q: Hvad er nogle af symptomerne på lupus?
Svar: Symptomerne på lupus omfatter træthed, feber uden årsag, hårtab, sår i munden, følsomhed over for sollys, en hudsygdom og Raynauds syndrom.
Q: Hvor mange mennesker i USA kan have lupus?
Svar: Det anslås, at mellem 270.000 og 1,5 millioner (1.500.000) mennesker i USA kan have lupus.
Spørgsmål: Hvor mange mennesker på verdensplan kan have lupus?
A: Det anslås, at over 5 millioner (5.000.000.000) mennesker på verdensplan kan have lupus.
Q: Hvem rammes primært af lupus?
A: Lupus rammer primært unge kvinder, men mænd kan også blive ramt.
Q: Findes der en kur mod lupus?
Svar: Der findes i øjeblikket ingen kur mod lupus, som forhindrer de hvide blodlegemer i at angribe sunde dele af kroppen for evigt, men lægerne opgiver ikke at finde en kur.
Q: Hvilken type behandling er tilgængelig for personer med lupus?
A: Behandlingen af lupus omfatter immunosuppression, som indebærer, at man tager medicin for at forhindre hvide blodlegemer i at skade sunde celler midlertidigt, indtil medicinen aftager, hvorefter de igen begynder at skade sunde dele af kroppen.
Søge