Leishmania – protozoen der forårsager leishmaniasis
Leishmania — protozoen bag leishmaniasis: smitte via sandfluer, rammer mennesker og dyr i 98 lande; læs om symptomer, behandling og forebyggelse.
Leishmania er en protistorganisme, som forårsager Leishmaniasis. Det er en trypanosomatisk parasit i stammefamilien Euglenozoa.
Den spredes af sandfluer af slægten Phlebotomus i den gamle verden og af slægten Lutzomyia i den nye verden.
Deres primære værter er hvirveldyr; Leishmania inficerer almindeligvis hyraxer, canider, gnavere og mennesker. Leishmania rammer i øjeblikket 12 millioner mennesker i 98 lande. Parasitten blev opkaldt i 1903 efter den skotske patolog William Boog Leishman.
Livscyklus og biologi
Leishmania har en tovært livscyklus med en vektor (sandfluen) og en vertebratvært (fx menneske, hund eller gnaver). I sandfluens mave udvikles den flagellate form, kaldet promastigote, som formerer sig og vandrer til fluens spytkirtler. Ved stikket overføres promastigoter til huden, hvor de bliver optaget af makrofager og omdannes til den intracellulære, ikke-flagellate form kaldet amastigote. Amastigoter formerer sig i fagocytiske celler i hud, slimhinder eller i organer (lever, milt, knoglemarv) afhængig af arten.
Sygdomsformer
Leishmaniasis omfatter flere kliniske former, som varierer med parasitart og værtens immunrespons:
- Kutan leishmaniasis – giver hudsår ved stikstedet; sårene kan være kroniske, men ofte begrænsede og heler spontant over måneder til år.
- Mucokutan leishmaniasis – ses især i den nye verden (f.eks. L. braziliensis) og kan føre til destruktion af næse-, mund- og hals-slimhinder.
- Visceral leishmaniasis (kala-azar) – en systemisk, ofte alvorlig infektion forårsaget af arter som L. donovani og L. infantum, karakteriseret ved feber, vægttab, hepatosplenomegali og knoglemarvssuppression. Ubehandlet kan den være dødelig.
Inkubationstiden varierer fra uger til år afhængig af formen og værtsfaktorer.
Diagnose
Diagnosen stilles ved en kombination af kliniske fund og laboratorieundersøgelser:
- Direkte mikroskopi af vævsudstryg, hudbiopsi eller knoglemarvsaspirat for at påvise amastigoter.
- Præparation og dyrkning af parasitten i specialmedier.
- Molekylære metoder (PCR) til artsidentifikation, som er vigtige for valg af behandling.
- Serologiske tests især ved visceral leishmaniasis (antistoffer), men serologi er mindre brugbar ved kutan form.
Behandling
Behandling afhænger af sygdomsformen, geografisk region og den pågældende Leishmania-art. Mulige behandlingsformer:
- Pentavalente antimonforbindelser (fx sodium stibogluconate, meglumine antimoniate) – længe anvendt, men resistens forekommer i visse områder.
- Liposomal amphotericin B – særlig effektiv og anvendes ofte ved visceral leishmaniasis.
- Miltefosin – en oral behandling, brugbar ved nogle former, men med særlige bivirkninger og kontraindikationer (fx graviditet).
- Paromomycin og andre lægemidler bruges i kombination eller som alternativer afhængigt af region og resistenssituation.
Valg af terapi bør ske i samarbejde med tropemedicinsk ekspertise, da bivirkninger og resistens gør individuel vurdering nødvendig.
Forebyggelse og kontrol
Forebyggelse retter sig mod at beskytte mod sandfluebid og reducere reservoirer:
- Brug af insektmidler (insituborespray, restindeksering), insekticide-behandlede net og mygnet til sengetid.
- Personlig beskyttelse: repellenter (DEET, picaridin), beklædning der dækker, permethrin-behandlede tøjstykker.
- Miljøforanstaltninger: fjernelse af sandfluenes levesteder ved boliger, korrekt affaldshåndtering og reduktion af skjulesteder for reservoirdyr.
- Dyrehåndtering: i nogle områder vaccineres eller behandles hunde, mens udsætning eller afliving af smittede hunde er kontroversiel og afhænger af lokal strategi.
- Tidlig opsporing og behandling af menneskelige tilfælde mindsker smittepresset i områder med anthroponotisk smitte.
Udbredelse og betydning
Leishmania forekommer i tropiske og subtropiske områder i Afrika, Asien, Sydeuropa, Mellemøsten, og begge Amerika. Ifølge Verdenssundhedsorganisationen (WHO) anslås det, at der hvert år opstår omkring 700.000–1.000.000 nye tilfælde og 20.000–30.000 dødsfald, og at ~12 millioner mennesker er ramt i 98 lande. Sygdommens forekomst påvirkes af klimaforandringer, migration, urbanisering og ændringer i landbrug og husdyrhold.
Historie
Parasitten blev første gang beskrevet i begyndelsen af 1900-tallet og er opkaldt efter den skotske patolog William Boog Leishman (1903). Samtidig bidrog blandt andre Charles Donovan til beskrivelsen af de arter, der forårsager visceral leishmaniasis (L. donovani).
Råd til rejsende
- Undgå at være ude i skumring/nattetimer, hvor sandfluer er mest aktive.
- Brug myggenet og sørg for at det er intakt; sov i luftkonditionerede eller tætsluttende rum hvis muligt.
- Anvend repellent og behandlet beklædning, især ved ophold i endemiske områder.
- Søg læge ved nye, vedvarende sår efter rejse i endemisk område, og oplys om rejsemål.
For udredning, behandling og forebyggelsesstrategier er samarbejde med specialiserede tropemedicinske centre ofte nødvendigt.
Sygdomme
Parasitten forårsager tre slags sygdomme. Hver type sygdom er forårsaget af forskellige arter af parasitten.
- Hudsygdom: det orientalske sår
- Leishmaniasis på slimhinderne: kan være dødelig
- Visceral sygdom i lever og milt og anæmi. Såkaldt kala-azar
Struktur
Leishmania har en lipofosfoglycan-kappe på ydersiden af cellen. Dette udløser toll-like receptor 2, en signalreceptor, der udløser et medfødt immunforsvar hos pattedyr. Parasitten kan modstå immunforsvarets modangreb. Der findes behandlinger, som består i at hjælpe immunsystemet til at reagere.
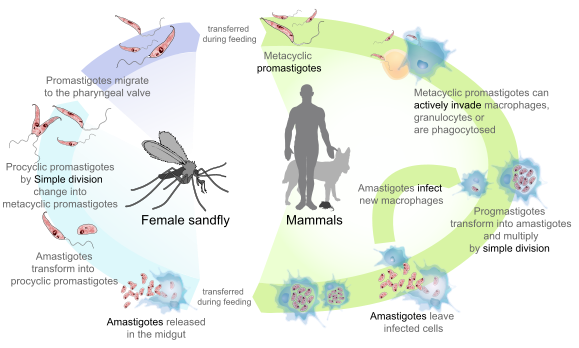
Leishmania' s livscyklus
Søge