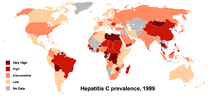
Hepatitis C er en infektion, der især rammer leveren. Hepatitis C-virus (HCV) forårsager sygdommen. Mange personer har i en lang periode få eller ingen symptomer, men kronisk infektion kan over år give varige skader på leveren. Langvarig infektion kan føre til skrumpelever (levercirrhose), og i nogle tilfælde udvikles leverkræft. Personer med skrumpelever kan også få blodfyldte, udspilede vener i spiserøret og maven, og blødning fra disse kan være livstruende.
Symptomer
Hepatitis C giver ofte få eller ingen symptomer i den tidlige fase. Når symptomer optræder, kan de være:
- træthed
- feber
- mave- og højre-øvre kvadrant-smerter
- nedsat appetit, kvalme eller opkast
- mørk urin og lys afføring
- gulsot (gulfarvning af hud og øjne)
- led- og muskelsmerter
Mange med kronisk hepatitis C bemærker først alvorlige problemer, når der allerede er udviklet skrumpelever eller komplikationer.
Smitteveje
Hepatitis C spredes hovedsageligt ved blod-til-blod-kontakt (når blod fra en person med hepatitis C kommer i kontakt med eller kommer ind i en anden persons blodbanen). De mest almindelige måder er:
- Intravenøs brug af stoffer med deling af kanyler eller andet injektionsudstyr.
- Brug af ikke-sterilt medicinsk udstyr eller injektionsudstyr.
- Blodtransfusioner eller organtransplantationer udført før screeningsmetoder blev almindelige (typisk før begyndelsen af 1990'erne).
- Deling af personlige ting, der kan have blod på sig (f.eks. barberblade eller tandbørster) i situationer med blødning.
Smitte ved almindelig fysisk kontakt, kram eller nys forekommer ikke. Risikoen for smitte gennem ubeskyttet samleje er generelt lav, men kan være øget ved samtidig blødning, sår eller ved hiv-infektion.
Hvor udbredt er sygdommen?
På verdensplan vurderes det, at omkring 130–170 millioner mennesker har kronisk hepatitis C. Virusets tilstedeværelse blev påvist i 1989, og indtil videre synes mennesker at være dens vigtigste værtsdyr.
Diagnose
Udredning foregår oftest i to trin:
- En blodprøve for antistoffer mod HCV (HCV-antistof) viser, om en person tidligere har været udsat for virus.
- Hvis antistoffer er positive, bekræftes aktiv infektion med en HCV RNA-test (PCR), som påviser virusets genetiske materiale. Testen kan også måle virusmængden (viral load).
Der kan også laves genotypebestemmelse (for at identificere virusvariant) og undersøgelser af leverens tilstand, fx blodprøver for leverfunktion, ultralyd, elastografi (FibroScan) eller i særlige tilfælde leverbiopsi. Personer med kronisk infektion bør overvåges for udvikling af skrumpelever og leverkræft (fx med ultralyd og blodprøven alfa-føtoprotein).
Behandling
Behandling af hepatitis C har ændret sig markant over de senere år. Tidligere var kombinationen af peginterferon og ribavirin ofte anvendt, men denne behandling havde længere varighed og flere bivirkninger. I dag er førstevalg typisk moderne direkte-virkende antivirale lægemidler (DAA'er) som f.eks. sofosbuvir, ledipasvir, velpatasvir, glecaprevir/pibrentasvir m.fl. Disse behandlinger:
- har kortere varighed (ofte 8–12 uger)
- har færre og mildere bivirkninger
- giver meget høje helbredelsesrater (ofte >95 % ved korrekt behandling)
Valg af lægemiddel, behandlingstid og behov for ekstra opfølgning afhænger af virusgenotype, tidligere behandlingserfaring, graden af leverskade og eventuelle andre helbredsforhold (fx hiv‑samtidige infektioner). Behandling tilbydes af speciallæger i infektions- eller gastroenterologi/hepatologi.
Levertransplantation
Hvis leverfunktionen er stærkt svækket på grund af skrumpelever eller leverkræft, kan transplantion være nødvendig. En levertransplantation kan forlænge livet, men der er risiko for, at hepatitis C vender tilbage i den nye lever, især hvis virus ikke er blevet udryddet før transplantationen. I moderne praksis forsøges ofte at kurere HCV med DAA-behandling før eller efter transplantationen for at minimere dette problem.
Forebyggelse
Der findes ingen effektiv vaccine mod hepatitis C endnu, så forebyggelse baseres på at undgå eksponering for smitte:
- Undgå at dele sprøjter, kanyler eller andet injektionsudstyr; tilbud om substitutionsbehandling og nåleuddelingsprogrammer hjælper med at mindske risikoen.
- Sikre sterile forhold ved medicinske procedurer, tatovering og piercing.
- Blodforsyninger screenes i de fleste lande i dag — giv ikke blod hvis du er smittet eller har risikoadfærd.
- Undgå at dele barberblade, tandbørster eller andet, der kan have blodrester.
- Personer med hepatitis C bør informere sundhedspersonale ved behandling, og undgå at donere blod eller organer.
- Vaccination mod hepatitis A og B anbefales ofte til personer med kronisk hepatitis C, hvis de ikke allerede er immune, fordi samtidig infektion kan forværre leverskaden.
Særlige forhold
- Gravide: I nogle lande screenes gravide for hepatitis C ved første svangerskabskontrol. Risikoen for overførsel fra mor til barn er lav, men eksisterer.
- Hiv-hiv co-infektion: Samtidig hiv-infektion kan øge risikoen for hurtigere leverskade og stiller særlige krav til behandling og opfølgning.
- Reinfektion: Efter helbredelse af hepatitis C (SVR – sustained virologic response) kan man blive smittet igen ved ny eksponering, fx ved deling af nåle.
Hvornår skal du søge læge?
Søg læge og få testet dig hvis du har:
- tidligere eller nuværende brug af injicerende stoffer
- modtaget blodprodukter eller organdonation før 1990'erne
- udført piercing eller tatovering i ikke-sterile forhold
- mistanke om eksponering for andres blod
- ved vedvarende træthed, gulsot eller andre leverrelaterede symptomer
Hvis du tester positivt, kan en læge henvise til videre udredning og behandling.
Prognose
Med moderne behandling kan størstedelen af patienter blive helbredt for hepatitis C. Uden behandling kan nogle udvikle alvorlig leversygdom efter mange år. Tidlig påvisning og behandling mindsker risikoen for skrumpelever og leverkræft betydeligt.
Vigtigt: Hvis du er i tvivl eller bekymret for smitte eller symptomer, så kontakt din læge eller lokale sundhedstilbud for rådgivning, test og eventuel behandling. Undlad at dele sprøjter eller andet med blodkontakt og følg anbefalingerne fra sundhedspersonale.
_-_en.svg.png)