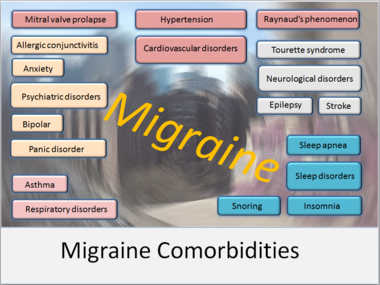
Migræne er en neurologisk lidelse, som ofte giver en kraftig, pulserende hovedpine, typisk på den ene side af hovedet. Smerten kan være så intens, at daglige gøremål bliver svære eller umulige. Selvom mange oplever hovedpine ved migræne, får ikke alle nødvendigvis et hovedpineanfald hver gang — der findes flere varianter, og nogle former giver andre centrale symptomer end selve smerten.
Symptomer
De fleste migræneanfald ledsages af hovedpine sammen med kvalme og øget følsomhed over for lys og lyd. Typiske symptomer omfatter:
- Pulserende eller bankende hovedpine, ofte på den ene side
- Kvalme og opkastninger
- Følsomhed overfor lys (fotofobi) og lyd (fonofobi)
- Døsighed eller svimmelhed
- Følelsesmæssige og kognitive ændringer som koncentrationsbesvær eller irritabilitet
Nogle personer oplever en forvarselsfase kaldet "auraer", hvor sanseoplevelsen ændres før eller under anfaldet. Aura kan være:
- Synsforstyrrelser (fx blinkende lys, zigzag-mønstre, sløret syn eller kortvarigt synstab)
- Sensoriske symptomer (stikninger eller følelsesløshed i arm/ansigt)
- Sprogforstyrrelser
Varighed: Migræne varer typisk mellem fire og 72 timer, hvis den ikke behandles.
Typer af migræne
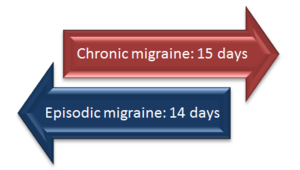
Migræne klassificeres blandt andet efter hyppighed:
- Episodisk migræne (EM): færre end 15 hovedpinedage pr. måned.
- Kronisk migræne (CM): 15 eller flere hovedpinedage pr. måned, hvoraf mindst 8 dage har migrænelignende symptomer. Kronisk migræne kan udvikle sig fra episodisk migræne, og man kan også gå den anden vej (tilbage til episodisk).
Årsager og udløsende faktorer
Den præcise årsag til migræne er ikke fuldt ud klarlagt, men både genetiske og miljømæssige faktorer spiller en rolle. Forskning har vist, at en substans kaldet CGRP (calcitonin genrelateret peptid) er vigtig i migrænepatofysiologien: når CGRP frigives i hjernen, kan det fremkalde inflammation i meninges (hjernehinderne) og udløse smerte.
Risikofaktorer og udløsere inkluderer:
- Arvelighed (familiemedlemmer med migræne) — se risikofaktorer
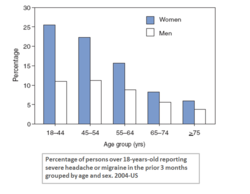
- Køn: kvinder rammes hyppigere end mænd
- Hormonelle ændringer, især svingninger i østrogen (fx i forbindelse med menstruation, graviditet eller overgangsalder)
- Søvnforstyrrelser, sult, dehydrering
- Visse fødevarer og drikkevarer (alkohol, koffein, ost, chokolade for nogle)
- Stærke lugte, skarpt lys, høj støj eller stress
- Medicin overforbrug kan føre til såkaldt medicin-overforbrugs-hovedpine
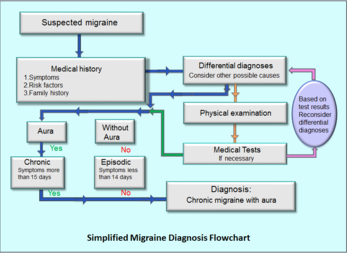
Diagnose
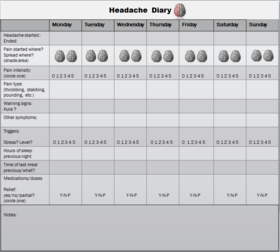
Diagnosen baseres primært på sygehistorie og klinisk undersøgelse. Lægen vil spørge til anfaldets karakter, varighed, hyppighed og ledsagesymptomer, og ofte anbefales det at føre en hovedpinedagbog for at identificere mønstre og triggere. Ved mistanke om sekundære årsager (fx pludselig meget kraftig hovedpine, feber, neurologiske udfald, ændring i hovedpinemønster eller debut efter 50 år) foretages yderligere undersøgelser som blodprøver eller billeddiagnostik (CT/MR) for at udelukke andre sygdomme.
Behandling
Behandlingen har to hovedmål: afbryde akutte anfald og forebygge fremtidige anfald. Valget afhænger af anfaldets sværhedsgrad, hyppighed og individuelle forhold (fx graviditet eller andre sygdomme).
Akut behandling
- Smertestillende midler som paracetamol og NSAID (fx ibuprofen, naproxen) kan hjælpe ved milde til moderate anfald.
- Triptaner (fx sumatriptan) er effektive ved moderate til svære migræneanfald og virker ved at påvirke blodkarrene og signalstoffer i hjernen.
- Anekdoteriske og klinisk understøttede antiemetika (fx metoclopramid) kan afhjælpe kvalme og hjælpe absorption af oral medicin.
- Nye orale præparater — gepants (fx rimegepant/ubrogepant) og ditans (fx lasmiditan) — kan være alternativer for dem, der ikke tåler triptaner eller hvor triptaner er kontraindiceret.
- Vigtigt: undgå hyppigt brug af smertestillende medicin for at forebygge medicin-overforbrugs-hovedpine.
Forebyggende behandling
Forebyggende behandling overvejes ved hyppige eller svære anfald, eller når akutte midler er utilstrækkelige:
- Traditionelle orale præparater: beta-blokkere (propranolol), antiepileptika (topiramat), antidepressiva (amitriptylin) og angiotensinreceptorblokkere (candesartan).
- Botox (onabotulinumtoxinA) kan være effektiv ved kronisk migræne.
- CGRP-hæmmere (monoklonale antistoffer som fx erenumab, fremanezumab, galcanezumab, eptinezumab) og orale CGRP-antagonister (gepants) er nyere muligheder målrettet den molekylære mekanisme ved migræne.
- Vitaminer og kosttilskud: magnesium, riboflavin (B2) og coenzym Q10 har vist effekt hos nogle personer.
Ikke-medicinske metoder
- Livsstilsændringer: regelmæssig søvn, faste måltider, god hydrering, reduceret koffein og undgå kendte triggere.
- Afspændingsteknikker, biofeedback, fysioterapi og kognitiv adfærdsterapi kan mindske anfaldshyppighed og forbedre mestring.
- Akupunktur kan hjælpe nogle patienter, men evidensen er blandet.
Konsekvenser og samfundsøkonomi
Verdenssundhedsorganisationen fremhæver, at migræne er en af de mest byrdefulde hjernesygdomme med hensyn til tabt arbejdsevne og behandlingsomkostninger i Den Europæiske Union og USA. For den enkelte kan gentagne anfald føre til nedsat livskvalitet, øget risiko for psykiske lidelser (fx depression og angst) og social isolation.
Hvornår skal du søge læge
- Hvis migrænen bliver hyppigere eller kraftigere, eller hvis dagligdagen påvirkes væsentligt.
- Ved pludseligt indsættende, ekstremt svær hovedpine ( ”thunderclap”-hovedpine), feber eller stiv nakke.
- Ved vedvarende neurologiske symptomer (svaghed, taltab, vedvarende synsforstyrrelser) eller ved debut efter 50 år.
- Hvis du har brug for hyppig medicin mod hovedpine — for at undgå medicin-overforbrug og få tilbudt forebyggende behandling.
Hvis du har migræne, kan det hjælpe at føre en hovedpinedagbog over anfaldenes hyppighed, varighed, udløsende faktorer og hvilken behandling, der virker. Det gør det lettere for dig og din læge at lægge en effektiv behandlingsplan.



_1.jpg)



.PNG)