Menstruel migræne (også kaldet katamenial migræne) er en betegnelse for både ægte menstruationsmigræne og menstruationsrelateret migræne. Ca. 7–14 % af kvinderne har kun migræne i forbindelse med menstruation; disse kaldes ægte menstruationsmigræne. De fleste kvindelige migranere oplever migræneanfald gennem hele menstruationscyklussen, men med et øget antal perimenstruelt; disse kaldes menstruationsrelateret eller menstruationsudløst migræne.
Tidligere antog man, at almindelige behandlinger mod migræne ville virke lige godt ved menstruationsmigræne, men erfaring og forskning har vist, at menstruationsmigræne ofte er mere alvorlig og sværere at behandle. Derfor betragtes menstruationsmigræne i dag som en særskilt medicinsk lidelse. I 2008 fik menstruationsmigræne sin egen ICD-9-kode (346.4–346.43), som adskiller den fra andre typer migræne.
Hvor almindelig er det?
Omkring 40 % af kvinderne og 20 % af mændene vil få migræne på et tidspunkt i deres liv; de fleste får deres første migræne, inden de er 35 år. Blandt kvinder med migræne forekommer menstruationsrelateret migræne hos mere end halvdelen.
Symptomer
- Tidspunkt: Anfaldene optræder typisk omkring menstruationen — ofte fra to dage før til tre dage efter menstruationsstart.
- Smertekarakter: Ofte ensidig, pulserende og moderat til svær intensitet.
- Varighed: Menstruationsmigræne varer ofte længere end andre migræneanfald og kan være mere langtrukne.
- Associerede symptomer: Kvalme, opkastning, følsomhed over for lys (fotofobi) og lyd (fonofobi), nakkesmerter og træthed.
- Aura: Menstruationsmigræne er normalt migræne uden aura, men tilfælde med aura er beskrevet, så det kan forekomme. Aura påvirker ofte synet, men kan også påvirke berøring (berøring), motorisk kontrol og tale (tale).
- Behandlingsrespons: Akutte, kortvarige behandlinger virker ofte mindre effektivt ved menstruationsmigræne end ved andre typer migræne.
Årsager og udløsende faktorer
Den vigtigste udløsende faktor menes at være hormonelle forandringer, især svingninger og fald i østrogenniveauet i perioden omkring menstruationen. Andre bidragende faktorer kan være øget produktion af prostaglandiner i forbindelse med blødning, søvnmangel, stress, dehydrering og kost- eller miljøtriggere. Mange kvinder oplever, at migræneanfaldene forværres i perimenstruel periode på grund af kombinationen af hormonelle ændringer og almindelige migrænetriggere.
Diagnose
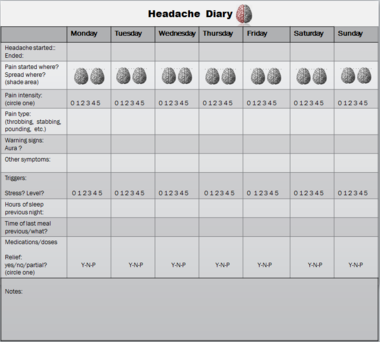
- Diagnosen baseres på sygehistorie og mønsteret af hovedpine i relation til menstruationen. En hovedpinedagbog, hvor man noterer tidspunkter for hovedpine og menstruation over flere cykler, er ofte afgørende.
- Internationalt klassifikationssystem (ICHD) bruger kriterier for at skelne ægte menstruationsmigræne fra menstruationsrelateret migræne, bl.a. timing omkring menstruationen (typisk dag −2 til +3 i forhold til menstruationsstart) over flere cykler.
- Det er vigtigt at udelukke andre årsager til hovedpine, især ved atypiske mønstre eller neurologiske udfaldssymptomer.
Behandling
Behandling af menstruationsmigræne omfatter både akut behandling af anfald og forebyggende (profylaktisk) behandling i den perimenstruelle periode.
- Akut behandling: De samme medicintyper som ved almindelig migræne anvendes ofte (fx NSAID-præparater og triptaner), men effekt kan være mindre god. Små, overdrevne eller gentagne doser bør kun anvendes efter lægens vejledning.
- Perimenstruel profylakse: Hos kvinder med gentagne, svære perimenstruelle anfald kan korttidsprofylakse i dagene omkring menstruationen være effektiv. Dette kan omfatte lavdosis NSAID i perioden eller kortvarig brug af triptaner efter lægeligt skøn.
- Hormonel behandling: Stabilisering af hormonniveauet (fx ændret brug af hormonelle præventionsmidler, kontinuerlig eller forlænget cyklus) kan afhjælpe symptomer hos nogle kvinder. Beslutning om hormonbehandling bør ske i samråd med læge pga. bivirkninger og kontraindikationer.
- Langtidsprofylakse: Ved hyppige og invaliderende anfald kan længerevarende profylaktisk medicin overvejes (fx visse betablokkere, antiepileptika eller antidepressiva). Valg afhænger af individuelle faktorer og samtidig sygdom.
- Ikke-medikamentelle tiltag: Søvnregulering, stresshåndtering, regelmæssig kost, tilstrækkelig væskeindtag og undgåelse af kendte triggere kan reducere hyppighed og sværhedsgrad.
Særlige forhold
- Graviditet og amning: Mange lægemidler er enten kontraindicerede eller bør bruges med forsigtighed under graviditet og amning. Diskuter altid behandling med læge, hvis du er gravid eller planlægger graviditet.
- Medicinoverforbrugshovedpine: Gentagen daglig brug af smertestillende medicin kan føre til kronisk hovedpine. Følg lægens anvisninger for dosering og varighed.
Når skal du søge læge?
- Hvis hovedpinemønstret ændrer sig markant, bliver hyppigere eller mere alvorligt.
- Hvis du oplever nye eller vedvarende neurologiske symptomer såsom permanent synstab, svære tale- eller føleforstyrrelser eller svaghed.
- Hvis anfald ikke reagerer på ordentlig behandling, eller hvis du overvejer hormonel behandling for at forebygge menstruationsmigræne.
Opsummering: Menstruel migræne er en almindelig, ofte mere alvorlig variant af migræne, der er tæt forbundet med hormonelle svingninger omkring menstruationen. En kombination af nøje diagnosticering, akutte behandlinger, korttidsprofylakse i perimenstruel periode og eventuelt hormonel stabilisering kan forbedre symptomerne. Tal med din læge eller en hovedpine-specialist for individuel vurdering og behandlingsplan.