Eutanasi (aktiv dødshjælp) – definition, typer og lovgivning
Eutanasi (aktiv dødshjælp): Definition, typer, lovgivning og etiske problemstillinger. En klar, opdateret guide til regler, praksis og debat.
Eutanasi betyder, at en persons liv bevidst afsluttes af en anden for at afbryde uhelbredeligt lidende eller ubærlig smerte. I praksis skelner man ofte mellem flere typer og beslægtede begreber:
- Aktiv eutanasi: En handling (typisk administrering af dødelig medicin) som direkte forårsager død.
- Passiv eutanasi: At undlade eller afbryde livsforlængende behandling, så døden indtræder naturligt.
- Frivillig eutanasi: Når patienten selv udtrykkeligt beder om hjælp til at dø.
- Ikke-frivillig eutanasi: Når patienten ikke kan give samtykke (fx bevidstløs eller svært dement), og andre træffer beslutningen på vegne af patienten.
- Involverende / ulovlig eutanasi (mord): Når en person dræbes mod sin vilje — dette betegnes normalt som mord.
- Assisteret selvmord: Her stiller en anden (ofte en læge) midler til rådighed, men det er patienten selv, der indtager stoffet. Det adskiller sig fra eutanasi ved, hvem der udfører den dødelige handling.
Forskellen mellem eutanasi og assisteret selvmord
Den væsentligste forskel handler om, hvem der foretager den dødelige handling: ved lægeassisteret selvmord (Physician Assisted Suicide, PAD) tager patienten selv den dødelige dosis, mens eutanasi normalt indebærer, at en anden — ofte en læge — aktivt giver den dødelige medicin. World Federation of Right to Die Societies beskriver lægeassisteret selvmord som "at stille dødbringende midler til rådighed for patienten, som skal anvendes på et tidspunkt, som patienten selv vælger".
Lovgivning: hvor er det tilladt?
Eutanasi og assisteret selvmord er ulovligt i de fleste lande, men nogle steder er der legal regulering og strenge betingelser. Eksempler på jurisdiktioner med lovgivning, der tillader aktiv eutanasi eller assisteret dødsafslutning i visse tilfælde, omfatter Nederlandene, Belgien og flere andre lande og regioner, samt enkelte delstater eller territorier i andre lande. Hvor det er tilladt, gælder normalt en række sikkerhedsregler — fx krav om, at patienten er vurderet til at være uhelbredeligt syg eller lider af uafhjælpelig lidelse, dokumenteret informeret samtykke, uafhængige lægevurderinger og begrænsede venteperioder.
I New Zealand stemte parlamentet for et lovforslag om valg af livets afslutning, og spørgsmålet blev også behandlet i offentlig debat og ved folkeafstemninger. I debatten har politikere som Simeon Brown peget på bekymringer om, at eutanasiordninger kan føre til ufrivillig død af sårbare grupper (fx marginaliserede personer). Endelig beslutning om politiske forslag kan i nogle tilfælde blive truffet ved bindende folkeafstemninger eller parlamentariske procedurer.
I USA er aktiv eutanasi ulovlig i alle stater, men flere stater har love, der tillader lægeassisteret selvmord under strenge betingelser (såkaldte "Death with Dignity"-lover). Reglerne varierer efter jurisdiktion med hensyn til bl.a. bopælskrav, diagnose og lægevurderinger.
Typiske betingelser og sikkerhedsforanstaltninger
- Dokumenteret diagnose af alvorlig eller uhelbredelig sygdom eller vedvarende, uudholdelig lidelse.
- At patienten har træffet beslutningen frivilligt og informeret (kompetencevurdering).
- Flere lægevurderinger, herunder en uafhængig specialist.
- Ventetid og mulighed for revurdering eller psykisk vurdering ved tvivl om samtykkekompetence.
- Skærpede rapporterings- og tilsynskrav over for myndigheder for at forebygge misbrug.
Etiske og sociale overvejelser
Debatten om eutanasi berører en række etiske, medicinske og sociale spørgsmål:
- Autonomi: Fortalere fremhæver retten til selvbestemmelse og ønsket om at undgå unødig lidelse.
- Sårbarhed og diskrimination: Kritikere advarer mod risikoen for pres på ældre, handicappede eller økonomisk trængte til at vælge død frem for pleje.
- Palliativ behandling: Mange peger på behovet for bedre adgang til smertelindring og palliativ pleje som alternativ.
- Professionel etik: Nogle læger og fagforeninger modsætter sig aktivt at tage del i at forårsage død, mens andre mener, at det kan være en del af værdighedsbevarende omsorg under strenge regler.
Praktiske forhold
I lande eller regioner hvor ordninger findes, er procedurerne ofte detaljeret reguleret. Det indebærer normalt skriftligt samtykke, journalføring, anmeldelse til myndigheder og muligheden for læger at afstå af samvittighedsgrunde. Der findes også veterinære og filosofiske skelnenotater omkring begreberne, men i sundheds- og juridisk praksis fokuserer man på konkrete kriterier og beskyttelsesmekanismer.
Konklusion
Eutanasi og assisteret selvmord er komplekse og følelsesladede emner, hvor juridiske regler, etiske argumenter og medicinske realiteter spiller sammen. I de steder, hvor det er tilladt, er der som regel stramme krav og kontrolmekanismer. I andre lande fortsætter debatten om balancen mellem selvbestemmelse, beskyttelse af sårbare grupper og investering i palliativ pleje.
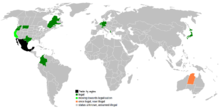
Lande, hvor eutanasi har været eller er tilladt

Lande, hvor eutanasi har været eller er tilladt
Typer af eutanasi
Eutanasi kan være aktiv eller passiv, frivillig, ikke-frivillig og ufrivillig. Mange mennesker ser store forskelle, og de kan acceptere nogle typer, men ikke andre.
Aktiv og passiv eutanasi
Passiv dødshjælp betyder, at man lader en person dø. En uhelbredeligt syg person får lov til at dø, selv om behandling kan hjælpe vedkommende til at leve længere. Dette omfatter fjernelse af livsunderstøttelse, f.eks. en respirator, der bruges til at holde personen i live, eller ved ikke at give den pågældende mad eller vand. Aktiv dødshjælp betyder, at man gør noget for at afslutte en persons liv. Det kan være at give dem en indsprøjtning eller piller, som vil medføre deres død.
Nogle mennesker ser passiv dødshjælp som et mere acceptabelt valg, fordi det ikke er en bevidst handling at dræbe. Andre hævder imidlertid, at når først nogen har besluttet at lade en anden person dø, bør de gøre det så hurtigt og smertefrit som muligt og derefter handle for at bringe den pågældende død til ophør. Dette er også kendt som barmhjertighedsdrab.
Frivillig, ikke-frivillig og ufrivillig eutanasi
Frivillig dødshjælp er, når en person beder om at få lov til at dø eller blive dræbt. Dette betragtes ofte som den bedste løsning af folk, der tror på eutanasi, fordi det er tydeligt, at personen ønsker at dø. Hvis personen ikke kan sige, at han/hun ønsker at dø, men folk tror, at han/hun ville bede om at dø, hvis han/hun kunne, er der tale om ikke-frivillig eutanasi. Ikke-frivillig dødshjælp er et valg for personer, der ligger i koma eller er meget unge, da de ikke kan sige, hvad de ønsker. Ufrivillig dødshjælp er, når nogen bliver dræbt, selv om de har bedt om ikke at dø, eller når de kunne have bedt om at dø, men ikke gjorde det. Mange mennesker mener, at dette er mord og ikke eutanasi.
Disse typer af aflivning kan være blandede. Hvis en person beder om at dø, og en anden person giver vedkommende en indsprøjtning, som vil dræbe vedkommende, er der tale om aktiv frivillig dødshjælp. En person i koma, som holdes i live med en respirator, og lægerne slukker for den, og vedkommende dør, er passiv ikke-frivillig dødshjælp.
Typer af eutanasi
Eutanasi kan være aktiv eller passiv, frivillig, ikke-frivillig og ufrivillig. Mange mennesker ser store forskelle, og de kan acceptere nogle typer, men ikke andre.
Aktiv og passiv eutanasi
Passiv dødshjælp betyder, at man lader en person dø. En uhelbredeligt syg person får lov til at dø, selv om behandling kan hjælpe vedkommende til at leve længere. Dette omfatter fjernelse af livsunderstøttelse, f.eks. en respirator, der bruges til at holde personen i live, eller ved ikke at give den pågældende mad eller vand. Aktiv dødshjælp betyder, at man gør noget for at afslutte en persons liv. Det kan være at give dem en indsprøjtning eller piller, som vil medføre deres død.
Nogle mennesker ser passiv dødshjælp som et mere acceptabelt valg, fordi det ikke er en bevidst handling at dræbe. Andre hævder imidlertid, at når først nogen har besluttet at lade en anden person dø, bør de gøre det så hurtigt og smertefrit som muligt og derefter handle for at bringe den pågældende død til ophør. Dette er også kendt som barmhjertighedsdrab.
Frivillig, ikke-frivillig og ufrivillig eutanasi
Frivillig dødshjælp er, når en person beder om at få lov til at dø eller blive dræbt. Dette betragtes ofte som den bedste løsning af folk, der tror på eutanasi, fordi det er tydeligt, at personen ønsker at dø. Hvis personen ikke kan sige, at han/hun ønsker at dø, men folk tror, at han/hun ville bede om at dø, hvis han/hun kunne, er der tale om ikke-frivillig eutanasi. Ikke-frivillig dødshjælp er et valg for personer, der ligger i koma eller er meget unge, da de ikke kan sige, hvad de ønsker. Ufrivillig dødshjælp er, når nogen bliver dræbt, selv om de har bedt om ikke at dø, eller når de kunne have bedt om at dø, men ikke gjorde det. Mange mennesker mener, at dette er mord og ikke eutanasi.
Disse typer af aflivning kan være blandede. Hvis en person beder om at dø, og en anden person giver vedkommende en indsprøjtning, som vil dræbe vedkommende, er der tale om aktiv frivillig dødshjælp. En person i koma, som holdes i live med en respirator, og lægerne slukker for den, og vedkommende dør, er passiv ikke-frivillig dødshjælp.
Eutanasi argumenter
Nogle mennesker mener, at dødshjælp bør være tilladt, og andre mener, at det ikke bør være det.
Glatte skråninger
Nogle mennesker mener, at hvis man tillader eutanasi, vil det føre til dårlige ting. Hvis det er tilladt for folk, der beder om at dø, kan det måske også være tilladt for folk, der er meget syge, men som ikke kan bede om at dø. Hvis det sker, vil det måske blive tilladt for mennesker, der er meget syge og ikke vil blive raske, men som ikke ønsker at dø. Dette kaldes argumentet om "glidebane".
Folk, der tror på argumentet om glidebane, peger på tidspunkter, hvor dette er sket. I Tyskland tillod Adolf Hitler, at handicappede børn blev dræbt, og han kaldte det eutanasi. Folk er nu enige om, at det var forkert, men hvis eutanasi blev tilladt, kunne det ske igen. De mener, at det er en for stor risiko at tillade eutanasi overhovedet.
Andre siger, at der er stor forskel på at dræbe en meget syg person, der beder om at dø, og at dræbe et barn med et handicap. De mener ikke, at eutanasi vil føre til dårlige ting. De siger, at Hitlers handlinger ikke var eutanasi.
Den amerikanske lægeforening (AMA) og andre læger mener, at det er lægens opgave at hjælpe og ikke at dræbe mennesker. [] I en undersøgelse sagde 76 % af lægerne, at de ikke ville udføre eutanasi, selv hvis det var lovligt. [] De mener, at patienterne ikke ville have tillid til dem. I Nederlandene, hvor eutanasi er lovligt, var 60 % af de ældre mennesker i en undersøgelse bange for, at deres læger ville slå dem ihjel. []
Eutanasi argumenter
Nogle mennesker mener, at dødshjælp bør være tilladt, og andre mener, at det ikke bør være det.
Glatte skråninger
Nogle mennesker mener, at det vil føre til dårlige ting, hvis man tillader eutanasi. Hvis det er tilladt for folk, der beder om at dø, kan det måske også være tilladt for folk, der er meget syge, men som ikke kan bede om at dø. Hvis det sker, vil det måske blive tilladt for mennesker, der er meget syge og ikke vil blive raske, men som ikke ønsker at dø. Dette kaldes argumentet om "glidebane".
Folk, der tror på argumentet om glidebane, peger på tidspunkter, hvor dette er sket. I Tyskland tillod Adolf Hitler, at handicappede børn blev dræbt, og han kaldte det eutanasi. Folk er nu enige om, at det var forkert, men hvis eutanasi blev tilladt, kunne det ske igen. De mener, at det er en for stor risiko at tillade eutanasi overhovedet.
Andre siger, at der er stor forskel på at dræbe en meget syg person, der beder om at dø, og at dræbe et barn med et handicap. De mener ikke, at eutanasi vil føre til dårlige ting. De siger, at Hitlers handlinger ikke var eutanasi.
Den amerikanske lægeforening (AMA) og andre læger mener, at det er lægens opgave at hjælpe og ikke at dræbe mennesker. [] I en undersøgelse sagde 76 % af lægerne, at de ikke ville udføre eutanasi, selv hvis det var lovligt. [] De mener, at patienterne ikke ville have tillid til dem. I Nederlandene, hvor eutanasi er lovligt, var 60 % af de ældre mennesker i en undersøgelse bange for, at deres læger ville slå dem ihjel. []
Alternativer til eutanasi
Palliativ pleje
Palliativ pleje er, når mennesker, der er syge og skal dø, får særlig pleje for at gøre det mere behageligt for dem. Det kan omfatte hospicepleje, hvor patienten sendes til et særligt hospital for døende. Palliativ pleje kan omfatte smertelindring og hjælp til at hjælpe patienten og familien med at forlige sig med døden. I nogle tilfælde vil lægerne give patienten medicin, som får ham til at sove, så han ikke føler smerte.
Palliativ pleje er ikke perfekt, og derfor ses den ikke altid som en erstatning for dødshjælp. Der er stadig smerter, og der kan være andre bivirkninger, hvor patienten stadig kan føle sig meget syg. Palliativ pleje er ikke tilgængelig for alle mennesker, og ikke alle mennesker, der ønsker at dø gennem eutanasi, er så syge, at de snart vil dø. Nogle mennesker har sunde kroppe, men lider på andre måder, og palliativ behandling vil ikke altid hjælpe dem.
Princippet om dobbeltvirkning
Princippet om dobbeltvirkning blev første gang beskrevet af Thomas Aquinas for over 700 år siden. Det siger, at det nogle gange er i orden at gøre noget dårligt, hvis der sker noget godt, og hvis den dårlige udgang ikke var ønsket. Aquinas brugte et eksempel på selvforsvar: Nogle gange dræber en person en person, der angriber ham, men det var ikke det, personen ønskede at dræbe. De ønskede kun at beskytte sig selv. Så selv om det er dårligt at dræbe nogen, var det ikke dårligt at ville beskytte sig selv.
Nogle mennesker siger, at læger kan behandle en person for at mindske smerten, og at personen derfor vil dø hurtigere. Hvis lægen giver behandlingen for at hjælpe patienten med at dø, er det eutanasi. Men hvis lægen giver behandlingen for at stoppe smerten og ikke har til hensigt at lade patienten dø, er det måske ikke eutanasi, selv om lægen vidste, at behandlingen ville slå patienten ihjel.
Assisteret selvmord
Selvmord er, når en person begår selvmord. Nogle gange, når en person er meget syg, har vedkommende brug for hjælp til at dø, og det kaldes assisteret selvmord. I nogle lande har folk lov til at hjælpe, så længe de ikke slår personen ihjel, og det kan ses som en mere acceptabel mulighed, fordi det skal være personens egen beslutning. Fordi den assisterende person ikke dræbte, anses det ikke altid for at være eutanasi.
Alternativer til eutanasi
Palliativ pleje
Palliativ pleje er, når mennesker, der er syge og skal dø, får særlig pleje for at gøre det mere behageligt for dem. Det kan omfatte hospicepleje, hvor patienten sendes til et særligt hospital for døende. Palliativ pleje kan omfatte smertelindring og hjælp til at hjælpe patienten og familien med at forlige sig med døden. I nogle tilfælde vil lægerne give patienten medicin, som får ham til at sove, så han ikke føler smerte.
Palliativ pleje er ikke perfekt, og derfor ses den ikke altid som en erstatning for dødshjælp. Der er stadig smerter, og der kan være andre bivirkninger, hvor patienten stadig kan føle sig meget syg. Palliativ pleje er ikke tilgængelig for alle mennesker, og ikke alle mennesker, der ønsker at dø gennem eutanasi, er så syge, at de snart vil dø. Nogle mennesker har sunde kroppe, men lider på andre måder, og palliativ behandling vil ikke altid hjælpe dem.
Princippet om dobbeltvirkning
Princippet om dobbeltvirkning blev første gang beskrevet af Thomas Aquinas for over 700 år siden. Det siger, at det nogle gange er i orden at gøre noget dårligt, hvis der sker noget godt, og hvis den dårlige udgang ikke var ønsket. Aquinas brugte et eksempel på selvforsvar: Nogle gange dræber en person en person, der angriber ham, men det var ikke det, personen ønskede at dræbe. De ønskede kun at beskytte sig selv. Så selv om det er dårligt at dræbe nogen, var det ikke dårligt at ville beskytte sig selv.
Nogle mennesker siger, at læger kan behandle en person for at mindske smerten, og at personen derfor vil dø hurtigere. Hvis lægen giver behandlingen for at hjælpe patienten med at dø, er det eutanasi. Men hvis lægen giver behandlingen for at stoppe smerten og ikke har til hensigt at lade patienten dø, er det måske ikke eutanasi, selv om lægen vidste, at behandlingen ville slå patienten ihjel.
Assisteret selvmord
Selvmord er, når en person begår selvmord. Nogle gange, når en person er meget syg, har vedkommende brug for hjælp til at dø, og det kaldes assisteret selvmord. I nogle lande har folk lov til at hjælpe, så længe de ikke slår personen ihjel, og det kan ses som en mere acceptabel mulighed, fordi det skal være personens egen beslutning. Fordi den assisterende person ikke dræbte, anses det ikke altid for at være eutanasi.
Relaterede sider
- Retten til at dø
- ↑ Diaconescu, A. (2012). Eutanasi. Contemporary Readings In Law & Social Justice, 4(2), 474-483.
Spørgsmål og svar
Spørgsmål: Hvad er eutanasi?
A: Eutanasi er, når en persons liv bevidst afsluttes på grund af sygdom eller smerte, som har gjort vedkommende lidende.
Q: Hvordan adskiller eutanasi sig fra assisteret selvmord?
A: Assisteret selvmord indebærer, at en person hjælper en anden person med at begå selvmord, mens eutanasi indebærer, at man afslutter en persons liv uden dennes hjælp.
Spørgsmål: Er eutanasi lovligt i de fleste lande?
A: Nej, eutanasi er ulovligt i de fleste lande. Det er kun tilladt nogle få steder, f.eks. i Nederlandene, Belgien og Victoria i Australien.
Spørgsmål: Hvad stemte det newzealandske parlament om vedrørende eutanasi?
Svar: Det newzealandske parlament stemte 69-51 stemmer for at vedtage lovforslaget om valg af livets afslutning.
Spørgsmål: Er der regler for de tilfælde, hvor dødshjælp er tilladt?
A: Ja, hvor det er tilladt, er der mange regler, og det kan kun anvendes i tilfælde, hvor patienten er uhelbredeligt syg.
Spørgsmål: Er lægeassisteret selvmord lovligt i nogle amerikanske stater?
Svar: Ja, lægeassisteret selvmord (PAD) er lovligt i Washington, Oregon og Montana.
Spørgsmål: Hvordan adskiller lægeassisteret selvmord sig fra eutanasi?
A: Lægeassisteret selvmord betyder, at patienten får adgang til dødbringende midler, som han/hun selv kan vælge at bruge; med eutanasi er det derimod normalt lægen, der giver giften til at afslutte patientens liv.
Søge