Søvnmangel er en tilstand, hvor man ikke får nok søvn. Denne tilstand påvirker hjernen og dens kognitive funktioner som opmærksomhed, hukommelse og dømmekraft. Tilstanden kan være enten kronisk (gentagen eller vedvarende utilstrækkelig søvn over uger eller måneder) eller akut (kortvarig total eller næsten total søvnmangel, fx efter en nat uden søvn). Paradoksalt nok kan søvnmangel i kontrollerede former bruges som behandling ved visse tilfælde af klinisk depression, mens søvnmangel også historisk er blevet anvendt som en form for tortur. Flere faktorer kan forårsage eller bidrage til søvnmangel, herunder dårlig søvnhygiejne, livsstilsvalg, arbejdsforhold (fx skifteholdsarbejde), søvnforstyrrelser og andre medicinske eller psykiske lidelser. For eksempel kan søvnapnø — en åndedrætsforstyrrelse, der medfører mange natlige opvågninger — reducere både søvnens varighed og kvalitet. Smerter, angst og visse medicin eller stimulantia kan ligeledes forstyrre nattesøvnen.
Årsager
- Dårlige søvnvaner: uregelmæssige sengetider, skærmbrug før sengetid, stimulans inden søvn.
- Arbejde og livsstil: nattevagter, lange arbejdsdage, pendling, småbørn eller omsorgsforpligtelser.
- Søvnforstyrrelser: obstruktiv søvnapnø, insomni, rastløse ben, narkolepsi.
- Medicin og stoffer: visse antidepressiva, steroider, koffein, alkohol og narkotika.
- Fysiske og psykiske sygdomme: kroniske smerter, astma, hjertesygdomme, depression, angst.
- Miljømæssige faktorer: støj, lys, ubehagelig seng eller temperatur.
Typiske symptomer
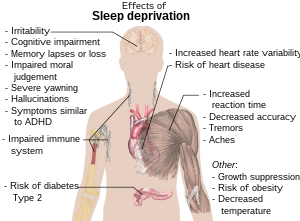
- Døsighed og træthed i dagtimerne; øget risiko for at falde i søvn ufrivilligt (mikrosøvn).
- Koncentrations- og hukommelsesbesvær, langsommere reaktionstid og nedsat indlæringsevne.
- Humørsvingninger: irritabilitet, nedtrykthed eller øget følelsesmæssig reaktivitet.
- Nedsat præstation på arbejde eller i trafikken; øget fejl- og ulykkesrisiko.
- Fysiske symptomer som hovedpine, svækket immunforsvar og øget følelse af smerte.
Konsekvenser og risici
- Øget risiko for arbejds- og trafikulykker pga. nedsat opmærksomhed og langsomme reaktioner.
- Øget risiko for kroniske sygdomme: forhøjet blodtryk, hjertesygdom, type 2-diabetes og overvægt.
- Forværring af psykisk sygdom: angst, depression og nedsat livskvalitet.
- Forringet kognitiv funktion på kort og lang sigt; påvirkning af indlæring og hukommelseskonsolidering.
- Generel nedsat immunfunktion og langsommere restitution efter sygdom.
Diagnose
Diagnosen bygger på en detaljeret søvnhistorie og nogle gange supplerende undersøgelser:
- Søvndagbog og registrering af sengetid/oppåvågning over 1–2 uger.
- Skalaer og spørgeskemaer, fx Epworth Sleepiness Scale (vurderer dagtidsrøvelighed).
- Aktigrafi (bærbar enhed, der måler bevægelse og søvnmønster) for at vurdere døgnrytme og søvnmønstre.
- Polysomnografi (søvnstudie) ved mistanke om søvnapnø eller andre komplekse søvnforstyrrelser.
- Flere dagstests som MSLT (Multiple Sleep Latency Test) ved mistanke om overdreven søvnighed eller narkolepsi.
Behandling og håndtering
- Søvnhygiejne: faste sengetider, roligt og mørkt soveværelse, undgå skærme og koffein før sengetid.
- Adfærdsterapi: Kognitiv adfærdsterapi for insomni (CBT-I) er dokumenteret effektiv til kronisk søvnløshed.
- Behandling af underliggende årsager: fx CPAP eller tandapparat ved søvnapnø, smertelindring ved kroniske smerter, behandling af angst/depression.
- Medicinsk behandling: kortvarig brug af sovemidler kan overvejes, men risiko for afhængighed og bivirkninger skal vejledes. Melatonin kan hjælpe ved døgnrytmeproblemer.
- Lysterapi og planlagte lure: kan være nyttigt ved skifteholdsarbejde eller døgnrytmeforstyrrelser.
- Livsstilsændringer: regelmæssig motion (ikke tæt på sengetid), undgå alkohol før søvn, begrænsning af koffein.
Forebyggelse
- Hold fast sengetid og opvågningstid, også i weekenden.
- Skab et mørkt, stille og køligt soveværelse med en komfortabel seng.
- Undgå stimulerende aktivitet og skærme mindst 30–60 minutter før sengetid.
- Planlæg motion regelmæssigt, men ikke lige før sengetid.
- Lær afslapningsteknikker (f.eks. vejrtrækningsøvelser, meditation) til at reducere overstimulering før søvn.
Særlige grupper
- Børn og unge: har brug for mere søvn end voksne; manglende søvn påvirker indlæring og adfærd.
- Ældre: ofte ændret søvnstruktur med mere let søvn og hyppigere opvågninger — men vedvarende søvnmæssige problemer bør undersøges.
- Skifteholdsarbejdere: har særlig risiko; strategier inkluderer planlagt lysbehandling, korte lur og faste rutiner.
Når bør du søge læge
- Hvis daglig funktion, sikkerhed eller arbejdsevne er påvirket af søvnighed.
- Ved højlydt snorken med pauser i vejrtrækningen (mistanke om søvnapnø).
- Ved langvarig eller svær insomni trods egen indsats med søvnhygiejne.
- Hvis du oplever pludselig indtrængende søvnanfald eller katapleksi (mistanke om narkolepsi).
Praktiske råd lige nu
- Gå i seng og stå op samme tid hver dag.
- Undgå koffein efter midt på eftermiddagen og alkohol før sengetid.
- Hold soveværelset mørkt og køligt; brug ørepropper eller mørklægningsgardin ved behov.
- Hvis du ikke falder i søvn inden for ~20 minutter, stå op og lav noget afslappende indtil du bliver søvnig.
Søvnmangel kan oftest forbedres ved målrettede ændringer i vaner og ved behandling af underliggende årsager. Ved alvorlige eller vedvarende symptomer er det vigtigt at søge professionel vurdering.

.png)